La minaccia di aborto e l’aborto spontaneo sono purtroppo eventi che possono verificarsi nella prima metà della gravidanza, con una frequenza maggiore durante le prime 12 settimane. Si stima che almeno il 15-20% delle gravidanze vada incontro a un’interruzione spontanea, anche se i dati potrebbero essere sottostimati: nelle primissime settimane, infatti, un aborto può essere facilmente confuso con una semplice mestruazione in ritardo.
Parlarne può far paura, ma è importante sapere che non tutte le perdite di sangue o i dolori indicano un esito negativo. In molti casi, una diagnosi tempestiva e l’adeguata gestione permettono di proseguire la gravidanza senza ulteriori complicazioni. Noi di BlaBlaMamma vogliamo spiegare con chiarezza che cos’è una minaccia di aborto, quali segnali non ignorare e quali azioni intraprendere per affrontare con consapevolezza questa delicata situazione.
- Aborto spontaneo o minaccia di aborto?
- Cos’è la minaccia di aborto
- Minaccia di aborto: quali sono le cause?
- Minaccia di aborto: i sintomi da non sottovalutare
- Cosa fare in caso di minaccia di aborto?
- Minaccia di aborto: quali conseguenze può avere?
- Quali precauzioni prendere?
- Minaccia di aborto nel secondo trimestre: cosa sapere
- Conclusione
- FAQ sulla minaccia di aborto
Aborto spontaneo o minaccia di aborto?
I termini aborto spontaneo e minaccia di aborto vengono spesso confusi, ma indicano due situazioni molto diverse.
L’aborto spontaneo è l’interruzione non volontaria della gravidanza, in genere nelle prime 20-24 settimane, e comporta purtroppo la perdita dell’embrione o del feto. La minaccia di aborto, invece, è una condizione a rischio: ci sono segnali, come sanguinamenti o dolori, che indicano una possibile complicazione, ma la gravidanza è ancora in corso e può continuare senza problemi, se gestita correttamente.
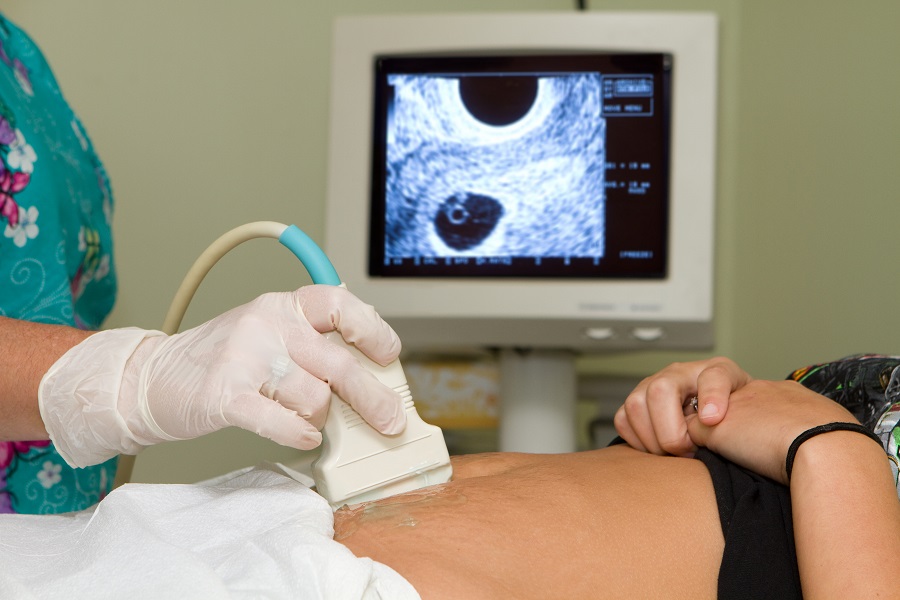
Nella maggior parte dei casi, la minaccia di aborto si presenta con perdite di sangue vaginali, a volte accompagnate da crampi o dolori addominali. Tuttavia, solo una visita ginecologica con ecografia può chiarire se l’embrione è vitale, se il collo dell’utero è chiuso e se la situazione richiede osservazione o intervento.[ 1 ]
È importante sapere che non tutte le perdite indicano un esito negativo. Molte donne, dopo aver vissuto una minaccia di aborto, portano avanti la gravidanza con esito positivo. Ricevere informazioni corrette, intervenire in tempo e affidarsi a un medico di fiducia fa davvero la differenza.
Cos’è la minaccia di aborto
Si parla di minaccia di aborto quando, nel corso delle prime 24 settimane di una gravidanza clinicamente accertata con ecografia, si verifica un sanguinamento vaginale che non comporta però l’espulsione dell’embrione o del feto. In molti casi, l’ecografia transvaginale può evidenziare un distacco tra il sacco amniotico e il sacco coriale (la struttura che formerà la placenta), oppure la presenza di un ematoma sottocoriale, ossia un piccolo accumulo di sangue tra le membrane.
Non sempre, però, si riscontrano anomalie visibili: può capitare che il sanguinamento non abbia una causa evidente. In queste situazioni, l’origine può essere legata a fattori benigni come un piccolo ematoma risolutivo o un polipo cervicale, che non sempre mette a rischio la gravidanza.
È fondamentale non confondere questa condizione con il distacco della placenta, che rappresenta una complicanza più seria e che si manifesta solitamente nel terzo trimestre. Mentre la minaccia di aborto può essere reversibile con il giusto trattamento e il riposo, il distacco della placenta richiede un monitoraggio intensivo e spesso un intervento medico urgente.
Anche se la parola “minaccia” può spaventare, è importante sapere che in moltissimi casi, con i giusti accorgimenti, la gravidanza prosegue in modo regolare. Una diagnosi precoce e un’assistenza attenta sono le chiavi per proteggere mamma e bambino.
Minaccia di aborto: quali sono le cause?
Le cause di una minaccia di aborto possono essere diverse e non sempre è possibile identificarne una con certezza. In molti casi, si tratta di una combinazione di fattori, alcuni legati all’embrione, altri alla salute materna o a condizioni anatomiche e ormonali.
Tra le cause più comuni ci sono:
- Anomalie cromosomiche dell’embrione, spesso incompatibili con la vita: rappresentano una delle cause principali nei primi mesi di gravidanza.
- Malformazioni uterine, come utero setto, fibromatoso o con aderenze (sinechie) che possono interferire con l’impianto o lo sviluppo della gravidanza.
- Infezioni vaginali o sistemiche, non trattate o sottovalutate, che possono causare infiammazioni locali e aumentare il rischio di contrazioni uterine.
- Squilibri ormonali, in particolare un’insufficiente produzione di progesterone, essenziale per sostenere l’impianto e lo sviluppo dell’embrione nelle prime settimane.
- Malattie autoimmuni o condizioni come la sindrome da anticorpi antifosfolipidi, che possono compromettere la perfusione placentare.
- Fattori meccanici, come traumi, cadute o sforzi fisici eccessivi.
- Stile di vita poco equilibrato, incluso fumo, consumo di alcol, stress cronico o riposo insufficiente, che possono contribuire ad aumentare il rischio.
In alcuni casi, però, non si riesce a individuare una causa precisa. È importante sapere che ciò non implica una colpa da parte della mamma: si tratta spesso di eventi imprevedibili, su cui non si ha alcun controllo. Il supporto del medico è fondamentale per chiarire la situazione e intraprendere i giusti passi.
Minaccia di aborto: i sintomi da non sottovalutare
Riconoscere in tempo i segnali di una minaccia di aborto è fondamentale per agire tempestivamente. Sebbene in molti casi si tratti di sintomi comuni anche in una gravidanza normale, è sempre bene prestare attenzione e parlarne con il proprio medico.
I principali sintomi includono:
- Perdite di sangue vaginali, di colore rosso vivo nelle fasi iniziali, che possono poi scurirsi fino a diventare marroni. Possono essere abbondanti o molto leggere, continue o a intermittenza.
- Dolori nella parte bassa dell’addome, spesso simili ai crampi mestruali. In molti casi sono intermittenti e associati a contrazioni uterine.
- Fastidi o dolori nella parte lombare, cioè nella zona inferiore della schiena, che possono irradiarsi verso il basso.
In alcuni casi, possono comparire anche altri segnali meno specifici:
- Sensazione di peso al basso ventre o tensione pelvica persistente;
- Aumento delle perdite vaginali mucose, talvolta con tracce ematiche;
- Contrazioni irregolari o fitte simili a punture localizzate nella zona uterina.
È importante sottolineare che questi sintomi non indicano necessariamente che si perderà il bambino, ma rappresentano un campanello d’allarme che richiede un controllo medico per escludere complicazioni e valutare la vitalità della gravidanza.
Cosa fare in caso di minaccia di aborto?
Se si avvertono dolori insistenti all’addome e si notano perdite di sangue, è fondamentale non sottovalutare la situazione e rivolgersi il prima possibile al proprio ginecologo o recarsi in pronto soccorso. Solo un medico potrà valutare correttamente il quadro clinico attraverso visita ed ecografia.
Durante il controllo, lo specialista valuterà:
- La contrattura dell’utero, per verificare eventuali tensioni anomale o segni di attività uterina precoce;
- L’entità delle perdite ematiche e la loro origine (vaginale, cervicale o uterina);
- La localizzazione del dolore, utile per escludere patologie non legate direttamente alla gravidanza, come appendicite o infezioni urinarie.
L’ecografia transvaginale o pelvica consente di valutare lo stato di salute dell’embrione, verificare il battito cardiaco, misurare la camera gestazionale e identificare eventuali distacchi coriali o ematomi responsabili del sanguinamento.
In alcuni casi, anche se i sintomi sono presenti, la gravidanza prosegue senza complicazioni. In altri, potrebbe essere necessario intervenire con riposo, farmaci o monitoraggio più stretto. È importante non agire d’impulso, ma affidarsi sempre al parere medico, senza lasciarsi sopraffare dal panico.
Minaccia di aborto: quali conseguenze può avere?
Una minaccia di aborto non implica automaticamente la perdita dell’embrione. In moltissimi casi, soprattutto se si seguono con attenzione le indicazioni del medico e si osserva il giusto riposo, la gravidanza può proseguire regolarmente fino al termine.
Purtroppo, però, esistono situazioni in cui l’evoluzione non è favorevole e la minaccia si trasforma in un aborto spontaneo. Questo avviene più frequentemente quando alla base ci sono condizioni che compromettono la normale evoluzione della gravidanza, come:
- Anomalie cromosomiche dell’embrione incompatibili con la vita;
- Malformazioni congenite o acquisite dell’utero materno, che rendono difficile l’annidamento o lo sviluppo dell’embrione;
- Incontinenza cervicale, cioè un collo dell’utero che si apre prematuramente, conducendo all’espulsione del feto;
- Malattie autoimmuni o patologie infettive della gestante che interferiscono con il corretto impianto o la formazione della placenta;
- Infezioni vaginali non trattate, che possono salire nell’utero e provocare infiammazione o contrazioni;
- Insufficienza del corpo luteo, che non produce una quantità adeguata di progesterone, l’ormone fondamentale per sostenere l’impianto e il mantenimento della gravidanza nei primi tre mesi.[ 2 ]
È bene ricordare che molte di queste condizioni possono essere identificate e trattate, o monitorate con attenzione nelle gravidanze successive. Ricevere il giusto supporto medico ed emotivo è fondamentale per affrontare al meglio anche le esperienze più difficili.
Quali precauzioni prendere in caso di minaccia di aborto?
Quando si manifestano i primi sintomi compatibili con una minaccia di aborto, la prima e più importante azione da compiere è rivolgersi tempestivamente al proprio ginecologo di fiducia. Solo una valutazione medica approfondita potrà definire la gravità della situazione e stabilire le misure più adatte da adottare.
Dopo aver valutato l’entità del problema, lo specialista potrà consigliare:
- Riposo fisico, che può variare da semplice riduzione delle attività quotidiane fino al riposo assoluto a letto, e astensione dai rapporti sessuali per evitare stimolazioni uterine;
- Assunzione di farmaci specifici che favoriscono il mantenimento della gravidanza, come il progesterone. Questo può essere associato ad antispastici o decontratturanti per limitare eventuali contrazioni dell’utero;
- Ricovero ospedaliero, nei casi in cui sia necessario un monitoraggio continuo o si presentino segnali più preoccupanti.
In alcuni casi, il sanguinamento o il dolore possono derivare da condizioni meno gravi, come piccoli ematomi o affaticamento generale. Anche in queste situazioni, però, è utile considerare il segnale come un invito ad ascoltare il proprio corpo e a rallentare i ritmi quotidiani, dedicando più tempo al riposo e alla cura di sé.
Affrontare una minaccia di aborto può generare ansia e confusione, ma con il giusto supporto medico e con attenzione alle indicazioni fornite, nella maggior parte dei casi la gravidanza può proseguire regolarmente.
Minaccia di aborto nel secondo trimestre: cosa sapere
La minaccia di aborto nel secondo trimestre è un evento raro, che riguarda circa l’1% delle gravidanze. Tuttavia, anche se meno frequente rispetto al primo trimestre, è importante non sottovalutare eventuali contrazioni dolorose, crampi addominali o perdite ematiche che compaiono tra la 14ª e la 24ª settimana.
Nel secondo trimestre di gravidanza, alcune lievi contrazioni dell’utero possono essere del tutto fisiologiche. Spesso sono provocate dalla rapida crescita dell’utero stesso, da movimenti bruschi, da un’intensa attività fisica o da sforzi eccessivi. Questi dolori, in genere, non sono pericolosi e si risolvono spontaneamente con il riposo.
Tuttavia, è bene prestare attenzione se si avvertono:
- Crampi intensi e ripetuti, simili a quelli mestruali ma più forti e persistenti;
- Perdite vaginali di sangue, anche lievi, o secrezioni insolite con cattivo odore;
- Sensazione di pressione al basso ventre o alla pelvi.
In presenza di questi sintomi, è sempre consigliabile consultare il proprio ginecologo per una valutazione clinica ed ecografica. In alcuni casi, potrebbe trattarsi di una semplice irritabilità uterina o di un’infezione vaginale facilmente trattabile, ma è importante agire con tempestività per proteggere la gravidanza.
Rimanere serene, seguire le indicazioni del medico e non allarmarsi eccessivamente è spesso la chiave per affrontare anche queste situazioni con maggiore tranquillità.
Conclusione
Affrontare una minaccia di aborto può generare molte paure, ma avere informazioni chiare e aggiornate aiuta a riconoscere i segnali, agire in tempo e sentirsi meno sole. Ogni gravidanza è unica, e con il giusto supporto medico, nella maggior parte dei casi è possibile affrontare anche le difficoltà con fiducia e serenità.
FAQ sulla minaccia di aborto
Quanto dura una minaccia di aborto?
La durata può variare da caso a caso. In alcune situazioni, i sintomi si risolvono in pochi giorni con il giusto riposo; in altri casi, può essere necessario un monitoraggio costante per diverse settimane. Sarà il ginecologo, in base all’ecografia e all’andamento della gravidanza, a stabilire per quanto tempo osservare precauzioni.
È possibile portare a termine la gravidanza dopo una minaccia di aborto?
Sì, nella maggior parte dei casi, con il giusto trattamento e il riposo indicato dal medico, la gravidanza può proseguire senza ulteriori complicazioni. Moltissime donne arrivano serenamente al termine dopo aver vissuto una minaccia nelle prime settimane.
La minaccia di aborto può avvenire senza perdite di sangue?
In alcuni rari casi sì. Alcune donne avvertono solo dolori addominali, senso di pesantezza al basso ventre o crampi lievi. Tuttavia, la presenza di sanguinamento è il segnale più frequente. Anche senza perdite visibili, è sempre opportuno segnalare ogni sintomo sospetto al medico.
Posso fare qualcosa per prevenire una minaccia di aborto?
Non sempre è possibile prevenirla, soprattutto quando è legata a cause genetiche o cromosomiche. Tuttavia, uno stile di vita sano, l’astensione da fumo e alcol, il controllo di infezioni e l’assunzione di acido folico già prima del concepimento possono ridurre il rischio.
Le macchie di sangue in gravidanza indicano sempre una minaccia di aborto?
No, non necessariamente. In molti casi, le macchie scure sulla biancheria possono derivare da piccoli ematomi o variazioni ormonali, soprattutto nel primo trimestre. Tuttavia, è sempre consigliabile un controllo per escludere cause più serie.
NOTE
1. IRCCS Materno Infantile Burlo Garofolo, Perdite ematiche in gravidanza
2. Humanitas Research Hospital, Aborto spontaneo